Удалить гной и закрыть свищевые каналы в прямой кишке можно лишь с помощью оперативного вмешательства. Операция при парапроктите проводится лазером, скальпелем или колагеновой нитью в зависимости от расположения гнойнийка и острого или хронического течения болезни. Делает манипуляцию врач-колопроктолог. При выполнении вмешательства во время острого воспалительного процесса в дальнейшем возможны рецидивы.
Показания к операции при парапроктите
Когда в клетчатке, которая окружает прямую кишку, начинается воспаление — больному ставят диагноз парапроктит. Недуг требует лечения оперативным путем, поскольку накопление гноя в ране приводит к образованию свищевых ходов, за которыми в свою очередь следует вытекания экссудата в полости и попадания в кровь. Цель операции — очистить слизистые от гноя и удалить ткани, которые подверглись воспалению. Вмешательства проводят при таких видах парапроктита:
- острый;
- подострый;
- хронический.
Острый парапроктит требует проведения срочной операции, поскольку может быть опасным для жизни пациента. При подостром и хроническом развитии недуга рекомендуется плановое оперативное вмешательство. После иссечения свища во время пика воспалительного процесса возможны рецидивы. Сам недуг разделяется на такие подвиды:
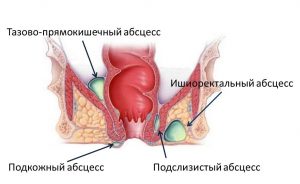
- Подкожный парапроктит — располагается под дермой в области ануса.
- Подслизистый — свищ находится рядом с прямой кишкой, под оболочкой слизистых тканей.
- Ишиоректальный — воспаляется у седалищной кости.
- Тазово-прямокишечный или пельвиоректальный парапроктит врачи удаляют в полости малого таза.
- Ретроректальный можно найти с обратной стороны прямой кишки.
Что будет если не провести вмешательство?
Накопления гноя в прямой кишке чревато такими последствиями:
- Экссудат может выйти внутрь и распространится по окружающим тканям либо с кровью попасть в другие органы, что приведет к разрастанию очага воспаления либо возникновению новых.
- Гной иногда заключается в капсулу и случаются частые рецидивы недуга.
- Абсцесс выходит наружу самостоятельно, но ход, по которому он прошел, не очищается до конца. В рану постоянно попадает инфекция, в результате ткани постоянно повторно воспаляются.
Возможен самостоятельный и полный выход нектротических масс, при этом очаг заживает и больше не беспокоит. Такой исход возможен лишь в 10% больных, поэтому чтобы избежать неприятных последствий, врачи рекомендуют операции. Вовремя выполненное вмешательство убережет от развития:
- флегмоны;
- тромбофлебита;
- тромбоза;
- перитонита;
- сепсиса;
- расплавления стенок прямой кишки и мочевого пузыря;
- хронического парапроктита.
Какие есть виды?
Часто вмешательства проводят в 2 этапа, в зависимости от количества гноя и течении болезни. Сначала рану чистят и облегчают состояние больного, затем вырезают и закрывают поврежденные слизистые. Лечение парапроктита у детей проходит так же как и у взрослых. Больному могут быть проведены такие процедуры по удалению поврежденных тканей:
- пластическая операция:
- радикальное иссечение хода;
- рассечение свища;
- сфинктеротомия или же лигатурный метод;
- облитерация или коагуляция лазером;
- склерозирование;
- пломбирование раны нитями коллагена.
Вернуться к оглавлениюЛечить парапроктит только консервативными методами — невозможно. После удачно проведенного хирургического лечения до 90% больным удается навсегда избавиться от недуга.
Подготовка
Во время подготовки к операции больной проходит обследования, чтобы определить точное нахождение гноя в прямой кишке, а также состояние здоровья — можно ли ему проводить чистку и удаление пораженных тканей. Для этого необходимо сделать:
- зондирование свища;
- анаскопическое исследование;
- ректороманоскопию;
- фистулографию;
- пробу с красителем;
- УЗИ ректальным датчиком;
- сдать анализ крови, мочи и кала;
- кардиограмму;
- пройти консультацию у анестезиолога.
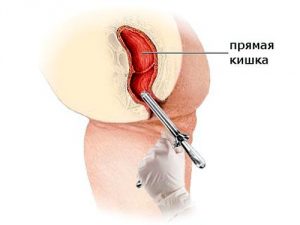
Этапы проведения операции
Анестезия при парапроктите бывает общей либо эпидуральной — пациент остается в сознании, но наркоз делает нечувствительной нижнюю половину тела. Длится вмешательство от 40 минут до 2-х часов. В зависимости от того, какая техника оперирования будет применяться и проводится вмешательство в один этап или разделено на два. Если речь не идет об остром парапроктите, врачи начинают проводить подготовку к операции на 1—2 недели до нее — больной начинает принимать необходимые лекарственные средства.

Во время первого этапа операции свищ вскрывают и прочищают антисептиком, ставят дренаж для отвода остатков гноя. Далее необходимо иссекать ткани, в которых раньше скапливался экссудат и ушивать полость. Наиболее сложными считаются варианты операции при ретроректальном, пельвиоректальном и ишиоректальном парапроктите. Это труднодоступные для врачей места, разрезы и вскрытия гнойников в этой зоне делают изнутри прямокишечного хода, с возможным частичным рассечением кольца сфинктера. Наиболее легкими вмешательствами являются операции при подкожном и подслизистом парапроктите. При несложных прямолинейных формах проводится лазерное лечение. При хронической форме недуга, когда есть противопоказания к операции, проводится склерозирование йодом свищевого хода.
Вернуться к оглавлениюРеабилитация
В первые несколько дней после операции, пациенту может быть больно, независимо от того, какой способ удаления гнойника был использован. Для облегчения состояния применяют обезболивающие, противовоспалительные, антибиотики. Больной должен находится в стационаре, ему проводят перевязки. После рекомендуется специальная диета, прием легких слабительных в течение нескольких дней (грудничку после операций при парапроктите делают клизмы). Рекомендуется избегать жирной и острой пищи, отказаться от вредных привычек, при запорах не использовать свечи.




 (5 оценок, среднее: 4,20 из 5)
(5 оценок, среднее: 4,20 из 5)


